 EndoTODAY 내시경 교실
EndoTODAY 내시경 교실
Beginner | ESA | Schedule | OPD
Seminars | Atlas | Recent | Links
 [위암 수술 후 내시경 소견. Postoperative findings after gastric cancer surgery] - 終
[위암 수술 후 내시경 소견. Postoperative findings after gastric cancer surgery] - 終
위암 치료 후 재발암의 다양한 소견 (2021-9-12. 대한위대장내시경학회 추계학술대회 on-line)
위암 수술 후 소견 이한홍 교수님 (2018년 소화기학회) - 종종 동영상이 중단됩니다. 우측 상단의 다음 페이지 버튼을 눌러가면서 시청하시기 바랍니다.
1. Normal postoperative endoscopy after gastric cancer surgery 정상 수술 후 소견
2. Food in the remnant stomach at the first follow-up endoscopy after surgery 수술 후 내시경에서 음식이 남아있을 때
3. Anastomosis site stricture, polyp/granulotma, suture material, dehiscence/perforation
5. Ulcers near anastomosis - marginal ulcer
6. Reflux esophagitis after total or subtotal gastrectomy
7. Stricture or recurrence after total gastrectomy
8. Follow up after gastric cancer surgery
9. Cases
10. FAQs
11. References
 1. Normal postoperative endoscopy after gastric cancer surgery
1. Normal postoperative endoscopy after gastric cancer surgery
내과의사와 외과의사는 활발히 교류해야 합니다. 하지만 내과의사가 외과의사의 수술장면을 지켜보는 경우는 많지 않습니다. 그러나 꼭 필요합니다. 수술방법이 계속 바뀌고 있기 때문이지요. 최근에는 복강경 수술이 대세입니다. 과거 전이라는 이유로 수술하지 못하였던 부분에 대한 수술적 치료도 시도되고 있습니다.
| 위암 복강경 수술 big studies | ||
| Distal gastrectomy | Total gastrectomy | |
| EGC | KLASS 01 JCOG 0912 | KLASS 03 JCOG 1401 Class 02 |
| AGC | KLASS 02 JLSSG 0901 CLASS 01 | JCOG 1809 CLASS 04 |
| Resectability | |||
| Resectable | Borderline resectable | Unresectable | |
| Peritoneal mets | P1a (nearby localized) | P1b/c (extended) | |
| Estraregional mets | Paraaortic a2/b1 | Cervical, Mediastinal, Paraaortic a1/b2 | |
| Liver mets | 1-3 | 4 or more | |
위암 수술 후 추적내시경을 받는 환자가 많습니다. 수술 방법이 달라지면 수술 후 내시경 소견도 달라지겠지요. 첫 사진은 total gastrectomy 후 소견입니다. 과거부터 크게 달라지지 않았습니다. 반면 subtotal gastrectomy 후 소견은 제가 내시경을 배울 때(1994년)와는 완전히 달라졌습니다. 손으로 꿰매는 수술에서 기계로 꿰매는 수술로 바뀐 탓이 큽니다. B-I anastomosis 후 모습이 가장 크게 달라졌습니다.
[Subtotal gastrectomy with B-I (open 술식)]
Open technique. 십이지장을 후벽으로 연결합니다. Artificial lesser curvature를 suture하는 과정에서 점막이 invagination 되므로 내시경에서는 용종같은 돌출부가 보이는 경우가 많습니다. (2018년 소화기학회 PG course 이한홍 교수님 강의)
B-I anastomosis를 기계를 이용하여 후벽에 구멍을 낸 경우입니다. 요즘은 대부분 이런 술식이 사용됩니다. 아래 그림의 맨 오른쪽을 참고하세요.
Subtotal gastrectomy with B-I anastomosis 후 내시경 소견.
파란색선이 gastrectomy 후 suture한 선이고 붉은색 타원이 G-D stomy site입니다. 기계를 이용하여 G-D stomy를 만들었으므로 suture 선과 anstomosis site가 약간 떨어져 있습니다.
Subtotal gastrectomy with B-I anastomosis 후 G-D stomy site 근접사진
[Subtotal gastrectomy with B-I (복강경 술식)]
복강경 술식. Delta-shape anastomosis. 점막이 invagination 되지 않으므로 용종같은 돌출부는 없고 매끈합니다. (2018년 소화기학회 PG course 이한홍 교수님 강의)
[Subtotal gastrectomy with B-II]
B-II에서는 open과 복강경이 비슷합니다. 다만 open에서는 invagination이 되므로 polyp 같은 구조가 보일 수 있습니다. (2018년 소화기학회 PG course 이한홍 교수님 강의)
Bile이 많은 곳이 A loop일 확률이 높습니다. Ante-peristaltic인지 isoperistaltic인지 수술 기록을 보면 어느 쪽이 A-loop인지 짐작하는데 도움이 됩니다. (2018년 소화기학회 PG course 이한홍 교수님 강의)
Bile reflux를 줄이기 위하여 JJ를 하기도 합니다. Braun anastomosis라고 합니다. (2018년 소화기학회 PG course 이한홍 교수님 강의)
[Subtotal gastrectomy with Roux-en-Y (bile 역류를 막기 위한 술식입니다)]
Open은 side to end로, 복강경에서는 side to side 문합이 이용됩니다. 복강경에서는 선형 문합기를 사용하기 때문입니다. 내시경으로는 일견 B-II와 비슷해 보이지만, Roux-en-Y에서는 한쪽이 맹관입니다. (2018년 소화기학회 PG course 이한홍 교수님 강의)
[Total gastrectomy with Roux-en-Y]
Open과 복강경은 술식은 다르지만 내시경 소견은 비슷합니다. (2018년 소화기학회 PG course 이한홍 교수님 강의)
Total gastrectomy 후 내시경 소견
Total gastrectomy 후 하부식도의 점막이 dirty white하게 두꺼워지면서 식도의 정상 혈관상이 보이지 않을 수 있습니다. 이 환자는 double primary cancer로 neoadjuvant chemotherapy 후 total gastrectomy를 받았습니다. 수술 직후에는 하부식도의 bile reflux esophagitis가 현저하였습니다. 이후로는 bile reflux esophagitis 소견은 없었고 식도 점막이 점차 dirty white 하게 두꺼워지는 양상이었습니다. 이 또한 정상 수술 후 소견입니다.
[Proximal gastrectomy with double tract reconstruction]
[Intestinal metaplasia near anastomosis site]
술식과 무관하게 수술 후 소장에서 잔위로 어느 정도의 담즙 역류는 일어납니다. 이러한 이유로 anastomosis site와 그와 가까운 점막의 intestinal metaplasia는 거의 항상 일어납니다.
[Very small remnant stomach]
잔위가 매우 작은 분도 계십니다. 이 경우 retroflection이 상당히 어려울 수 있습니다.
 2. 수술 후 내시경에서 음식이 남아있어 검사를 못할 때. Food in the remnant stomach at the first follow-up endoscopy after surgery
2. 수술 후 내시경에서 음식이 남아있어 검사를 못할 때. Food in the remnant stomach at the first follow-up endoscopy after surgery
위암으로 subtotal gastrectomy를 하고 몇 개월 후 내시경검사에서는 적절한 금식에도 불구하고 위내에 음식이 남아있는 경우가 있습니다. 음식때문에 잔위를 구석구석 관찰할 수 없으므로 환자에게 다시 검사하도록 권하는 분들도 계십니다. 그러나 수술 후 충분한 기간이 지나기 전까지 약간의 delayed gastric emptying은 정상이라고 할 수 있습니다.
수술 후 첫 내시경에서 주로 관찰하는 부분은 anastomosis site입니다. 약간의 음식은 방해가 되지 않습니다. 아주 특별한 경우가 아니면 환자에게 검사를 다시하도록 권할 필요는 없다고 생각합니다.
내시경 검사 전날 물을 드시게 하면 내시경 시야가 좋아진다는 연구도 있었습니다. (Cho. Gut Liver 2009;3:186-191) 물을 드리는 방법은 다음과 같이 씌여 있었습니다. "a soft diet for lunch, fasted from 14:00, and drank 150-200 mL of water at intervals of 10 minutes for a total of 1 L between 19:00-20:00 on the day before endoscopy." 저는 복잡한 protocol을 설명하진 않습니다. 검사 전날 점심에 마지막으로 부드러운 식사를 하시고 이후는 물을 많이 마시도록 교육하고 있습니다.
수술 후 충분한 기간이 지나기 전까지 약간의 delayed gastric emptying은 정상이라고 말씀드린 바 있습니다. 수술 후 잔위에 음식이 남아있는 것은 정상입니다. 음식이 조금 남아있다고 검사를 못했다고 며칠 후 재검해야 한다고 우기면 안 됩니다. 불필요한 재검입니다.
배재문 교수님께서 국립암센터에 계실 때 이에 대한 연구를 하신 적이 있습니다 (Jung. J Surg Oncol 2008).
엷은 파란색이 위내의 음식물입니다. 수술 후 3개월에는 상당히 많은 음식이 남아있으나 12개월, 24 개월에는 점차 음식물이 줄어듭니다.
저는 아래와 같이 통일된 방식으로 대처하고 있습니다.
 3-1. Anastomosis site stricture
3-1. Anastomosis site stricture
Anastomosis site stricture after subtotal gastrectomy
첫 수술 시 병리 소견
Stomach, subtotal gastrectomy: Early gastric carcinoma
1. Location : lower third, Center at antrum and lesser curvature
2. Gross type : EGC type IIc
3. Histologic type : tubular adenocarcinoma, moderately differentiated
4. Histologic type by Lauren : intestinal
5. Size : 5.7x5.4 cm
6. Depth of invasion : invades submucosa (sm3) (pT1b)
7. Resection margin: free from carcinoma, safety margin: proximal 4.5 cm, distal 1.5 cm
8. Lymph node metastasis : no metastasis in 20 regional lymph nodes (pN0) (0/20: "3", 0/2; "4", 0/2; "5", 0/0; "6", 0/3; "7", 0/4; "9", 0/0; "8a", 0/4; "11p", 0/0; "12a", 0/0; "4sb", 0/0; "1", 0/0; perigastric, 0/5)
9. Lymphatic invasion : not identified
10. Venous invasion : not identified
11. Perineural invasion : not identified
12. AJCC stage by 7th edition: pT1b N0
 3-2. Anastomosis site polyp/granuloma
3-2. Anastomosis site polyp/granuloma
Subtotal gastrectomy후 anastomosis site에 용종이 발생한 예입니다. 상당히 흔하며 대부분 재발과는 무관합니다. 간혹 상당히 커지면 출혈할 수 있고, 재발이 아니라는 점을 확인하기 위하여 용종절제술을 하기도 합니다.
[Anastomosis site granuloma with bleeding]
Subtotal gastrectomy후 anastomosis site에 발생한 용종에서 출혈을 보인 예입니다. 매우 드문 상황입니다. 저도 아직까지 한 예만 경험하였습니다.
Subtotal gastectomy 6년째 환자입니다. Anastomosis site polyp으로 용종절제술을 하였는데 의외로 Brunner gland hyperplasia가 나왔습니다.
 3-3. Suture material near anastomosis site
3-3. Suture material near anastomosis site
Subtotal gastrectomy후 anastomosis site에 근방에서 흔히 suture material이 발견됩니다. 금속성인 경우도 있고 실인 경우도 있습니다. 증례는 실에 음식이 부착된 경우였습니다. 아무런 조치도 필요 없습니다. 오래 되면 떨어지는 수도 있지만, 안 떨어져도 문제가 없습니다.
[Metallic surgical material]
In the first followup EGC (3 months after surgery), the anastomosis site was clean. However, a surgical material (hemolok) was seen at the anastomosis site in the second followup EGD (12 months after surgery).
In the followup endoscopy after subtotal gastrectomy, metallic surgical clips or suture materials can be found. No specific treatment is necessary in most cases.
 3-4. Dehiscence or perforation
3-4. Dehiscence or perforation
Subtotal gastrectomy후 anastomosis site가 벌어지면 안 되겠지요. 그러나 간혹 발생할 수 밖에 없는 수술합병증입니다. 환자 상태가 안 좋은 경우에 발생하기 쉽습니다. 오늘의 증례는 간이식 수술 후 위암이 발견되어 subtotal gastrectomy를 한 환자에서 경험한 anatomosis site disruption입니다. 재수술 후 별 문제는 없었습니다.
물론 GJ 문합부 아래에서도 dehiscence/perforation은 가능합니다.
Jejuno-jejunostomy site perforation
매우 드문 경우입니다만, A-loop에서도 perforation이 발생할 수 있습니다.
내시경으로 진단하는 병은 아니지만 A loop syndrome은 종종 보는 중요한 상황입니다. 내과 의사가 이해하기는 다소 어려운데요... vagus nerve의 분포와 A loop syndrome을 일으키는 다양한 수술 후 상황을 익히는 정도를 권합니다. 더 상세한 것은 surgeon에게 문의하는 수 밖에...
Partial gastrectomy 후 anastomosis site 근방에 발생하는 궤양은 세 가지입니다. (1) 소장궤양, (2) 위궤양, (3) 문합부궤양입니다. 이 모두를 넓은 의미의 marginal ulcer라고 부릅니다. 좁은 의미로 소장 궤양만을 marginal ulcer라고 부를 수 있습니다.
[Marginal ulcer after partial gastrectomy]
Partial gastrectomy 후 anastomosis site 근방에 발생하는 궤양 중 소장에서 발생한 궤양을 (좁은 의미의) marginal ulcer라고 부릅니다.
위궤양출혈로 partial gastrectomy를 받은 후 속쓰림으로 시행한 내시경에서 발견된 marginal ulcer. 정면에서 잘 보이지 않았고 retroflection하여 정면상이 잘 관찰되었음.
Subtotal gastrectomy후 발견되었던 marginal ulcer. 공기주입시 약간의 oozing이 보였음.
[Gastric ulcer near anastomosis site]
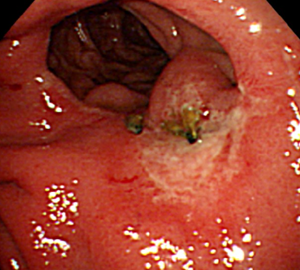
Anastomosis site에 닿은 위궤양에서 출혈이 발생한 예
[Bleeding from marginal ulcer]
Subtotal gastrectomy with B-II후 경과관찰 중 상부위장관 출혈이 있었던 환자입니다. Anastomosis 하방에 혈괴가 있었고 이를 제거하니 매우 큰 궤양이 있었습니다.
Marginal ulcer는 통상 B-II anastomosis 환자에서 발생합니다.
Marginal ulcer bleeding이 심하면 응급수술을 하기도 합니다. 수술로 치료한 출혈예였습니다.
Marginal ulcer bleeding으로 내시경치료 후 장기간 약을 쓰다가 잠시 끊었습니다. 복통으로 내원하셨는데 marginal ulcer가 심하게 다발성으로 재발되어 있었습니다. 장기간 PPI 유지요법을 시행하고 있습니다.
Marginal ulcer 출혈을 clip으로 잡았습니다.
사용하던 PPI를 끊고 곧 증상이 발생하여 marginal ulcer 재발을 확인하였습니다.
 6. (Bile) Reflux esophagitis after total or subtotal gastrectomy
6. (Bile) Reflux esophagitis after total or subtotal gastrectomy
Total gastrectomy 후 bile 등의 역류로 인한 식도염은 치료가 어렵습니다. 온갖 약을 드려도 전혀 호전되지 않는 경우가 많습니다. 그렇다고 갑자기 악화되지도 않습니다. 그냥 의사와 환자를 괴롭힐 뿐입니다.
Subtotal gastrectomy 후에는 수술받지 않은 환자의 역류성 식도염(예쁘고 순해 보이는 linear 한 mucosal break)과 유사한 환자부터 total gastrectomy후 발생한 역류성 식도염(mucosal break가 linear하지 않고 reticular하면서 경계도 blurred 되어 있고 주변 점막도 edematous하거나 약간의 exudate가 있는 형태)과 유사한 환자까지 다양합니다. 그냥 위산이 역류하는지 아니면 주로 bile이 역류하는지 그 성분차에 따라 달라지는 것 아닐까 생각하고 있습니다. (증거 없음. 그냥 생각) 위산이 역류한 예쁜 역류성 식도염은 PPI나 P-CAB에 반응이 좋습니다. Bile이 역류한 비전형적인 역류성 식도염은 여러 종류의 치료를 해도 별로 좋아지지 않습니다. 후자에 해당하는 증례 사진을 모아보았습니다.
[위암 수술 후 바렛 식도]
Total gastrectomy 3달 후 첫 내시경 검사에서 다소 넓은 tongue-like projection이 발견되었습니다. 수술 전 두 번 내시경 검사에서는 분명히 없었던 소견입니다. 그러나 다행스럽게 6년 후에도 비슷한 정도였습니다. 조직검사는 바렛식도에 합당하였습니다. 저는 바렛식도가 특정 자극에 의하여 갑자기 만들어진 후 보통은 progression하지 않고 계속 그 상태를 유지하는 특성이 있다고 생각합니다. 반드시 점점 나빠지는 질환은 아닌 것 같습니다.
 7. Stricture or recurrence after total gastrectomy. 늦게 나타나면 재발입니다.
7. Stricture or recurrence after total gastrectomy. 늦게 나타나면 재발입니다.
위암 수술 후 문합부 협착이 발생할 수 있습니다. 특히 total gastrectomy 후 식도와 소장의 연결부가 membraneous하게 좁아지는 경우가 많습니다. 최근에는 많이 줄었지만 2005년에 발표된 삼성서울병원의 자료(Lee SY. EJSO 2005)를 보면 total gastrectomy후 8-9% 전후에서 stricture가 발생하였습니다.
수술한 환자에게 미리 obstruction 증상을 설명해 주는 것은 매우 중요합니다. 간혹 obstruction 증상을 수술 후 당연히 발생할 수 있는 변화로 생각하여 몇 달이나 참고 지내는 환자들을 만날 수 있습니다.
Anastomosis site의 benign postoperative stricture가 흔하지만 드물게 local recurrence도 가능합니다. Benign stricture는 수술 직후부터 수개월 이내에 호발하고 1년 이후에 발생되는 경우는 드뭅니다. 반면 위암의 local recurrence에 의한 stricture는 위암 수술 반년 경부터 2-3년 사이에 발견되는 경향이 있습니다. 일찍 발견되면 benign, 늦게 발견되면 malignancy라는 경향입니다.
문합부 주위의 재발은 문합부 소만측에 많으며, 문합부 주위 점막의 결절상 융기나 점막 비후로 나타날 수 있습니다. 수술 후에는 문합 부위의 부종과 발적, 잔존하는 봉합사 주변으로 염증 및 부분적인 궤양 등은 잔위암 또는 암의 재발과 혼돈될 수 있습니다. 자세히 관찰되고 조금이라도 이상하면 조직검사를 하는 수 밖에 없습니다. 아래는 수년 전 삼성서울병원의 논문(Lee SY. EJSO 2005)에 실렸던 재발예들입니다.
Benign post-op stricture는 수술 후 4-8개월에 발생합니다. 1년 이후에 발견된 협착은 대부분 국소재발입니다. 따라서 total gastrectomy후 anastomosis site stenosis로 내원한 환자에서 가장 먼저 확인할 것은 수술 시점입니다. 수술한지 1년 이상 경과하였으면 대부분 local recur입니다. 게다가 수술 당시 병기가 높았다면 거의 틀림없습니다. 그러나 역은 성립하지 않습니다. 1년 미만이라고 모두 benign post-op stenosis인 것은 아닙니다. 조금이라고 의심스러우면 바로 dilatation을 할 것이 아니고 조직검사를 해야 합니다.
[국소 재발암 증례 (2016-7-7 목요내시경집담회)]
건진 발견 진행성 위암이었습니다. 장경 10.8cm였고 serosa까지 침윤된 다발성 림프절 전이(11 out of 69)를 동반한 poorly differentiated type 보만 4형 진행성 위암이었습니다.
Total gastrectomy 후 약간의 dysphagia가 지속되었던 분인데 최근 좀 더 증상이 발생하였습니다. 아주 근경을 보면 recur를 판단하기 어려운 모양이지만 조금 물러서 멀리서 바라보면 문합부 직상방이 약간 좁아져있고 infiltration 소견이 있었습니다. 조직검사에서는 pooly differentiated adenocarcinoma로 나왔고 curative surgery는 불가능하였습니다.
[국소 재발암 증례 (2017-2-20 목요내시경집담회)]
 8. subtotal gastrectomy 후 추적관찰
8. subtotal gastrectomy 후 추적관찰
[2014-7-4. 애독자 질문]
안녕하십니까? 요즘 제가 고민하고 있던 이슈에 대해 많은 연구적 근거 및 고민들을 보내주셔서 감사합니다. 추적 내시경에 대하여 또 다른 이슈가 있습니다. 바로 부분 위절제술을 받은 환자군입니다. 그럼 Distal gastrectomy이 후의 진료 strategy는 어떤지.. 그리고 그 때의 Helicobactor의 감염에 대해서는 검사하는 건 의미가 있는지요. 물론 저는 매번 외과 선생님의 처방에 따른 검사만 할 뿐 여기에 대해서 자세히 고민하진 못했습니다. 흔한 위암 발생 부위인 antrum이 없어지고 upper body나 midbody까지만 남아 있는 상황에서 얼마나 자주 어떤 방식으로 검사하는 것이 좋은건지요? 공부할께 너무 많지만 교수님의 메일을 하루에 한번씩 공부하는 기분으로 열어보며 출근하는 기쁨이 큽니다. 감사합니다.
[2014-7-6. 이준행 답변]
Subtotal gastrectomy 후 최적의 추적관찰에 대한 정답은 없을 것 같습니다. 2010년 서울대 외과 공성호 교수님의 조기위암의 수술 후 추적관리 (J Korean Med Assoc 2010;53:324 - 330)를 여러분과 함께 읽어봅니다. 매우 잘 정리된 종설이므로 길게 인용하겠습니다.
조기위암의 수술 후 추적관리 프로그램의 필요성
2% 이내의 재발률을 보이는 조기위암에서 증상이 없는 환자를 포함한 모든 환자를 대상으로 재발 여부를 관찰하기 위한 추적관찰 프로그램이 필요한 것일까? Kodera 등은 2003년 위암 수술 후 재발이 증상 없는 상태에서 일찍 발견된 경우와 증상이 생긴 이후 발견된 경우의 환자를 비교하여, 일찍 발견된 경우 발견된 이후의 생존 기간은 더 길었으나 전체적인 수술 후 총 생존률의 차이는 없다는 자료를 바탕으로 위암 재발 발견을 위한 추적관리 프로그램이 생존 증가에 기여하는 증거는 없다는 내용을 발표하였다. 그럼에도 항암화학요법이 계속 발전하고 있는 지금, 가능한 한 조기에 재발을 발견하여 재발에 따른 증상을 완화하고 생존율을 향상시키기 위해 노력하기 위한 추적관리 프로그램이 필요하다는 것에 대해서는 대부분의 의사들이 동의하는 것으로 보인다.
한편, 위절제술 후 잔위에 생긴 위암의 경우에는 재발의 조기 발견이 생존율 향상에 도움이 될 것으로 보인다. 잔위암의 경우에는 근치적 절제가 되지 않는 경우가 30%정도로 비교적 높게 보고되어 있으나, 조기 진단된 경우 절제율과 생존율이 증가될 수 있다. 특히 위암의 발생률이 높은 우리나라의 경우 잔위 초발암의 발생 가능성이 적어도 일반인과 같은 수준이거나 더 높을 것으로 추정되기 때문에 위부분절제술을 받은 환자에서 내시경을 이용한 검사는 꼭 필요한 것으로 보인다.
한편 재발이 없는 98%의 환자, 특히 증상이 없는 환자들에게서 추적관리의 의미에 대해서는 체계적으로 분석된 연구가 없으나 기대 여명이 길어지고 삶의 질에 대한 관심과 중요성이 커지는 현시점에서 재정립할 필요가 있을 것으로 보인다.
공성호 교수님의 의견을 간단히 요약하면, 원발암의 재발을 발견하기 위한 노력은 생존률 향상에 기여하지 못하는 반면, 잔위암의 발견은 생존율 향상에 기여할 것으로 생각된다는 것입니다. 이에 대해서 저도 동의합니다. 그러나 추적관찰의 필요성 여부가 생존률 향상에만 있는 것은 아닙니다. 재발하지 않았다는 것을 확인하는 것(reassurance)도 중요합니다. 암 환자에게는 건강을 확신하고 행복하게 사는 것도 매우 중요한 일이니까요.
먼저 추적관찰 간격을 생각해봅시다. 그야말로 정답이 없는 문제입니다만, 과거 우리나라 외과의사들을 대상으로 조사한 결과(대한위암학회 설문조사)에 따르면 6개월 간격이 가장 보편적인 것 같습니다. 임상의사의 입장에서 적당하다고 생각합니다. 다시 인용합니다.
추적관리의 간격은 수술 후 2~3년까지의 경우 진행위암은 3개월 이하 42.2%, 4~6개월 54.4%, 12개월 3.3%였으며, 조기위암은 20%, 70%, 10%였다. 3년이 지난 후 추적관리의 간격은 진행위암은 3개월 이하, 4~6개월, 12개월이 각각 20%, 55.6%, 23.6%였으며, 조기위암은 7.8%, 56.7%, 35.6%인 것으로 응답되었다.
다음은 추적검사 중단시점입니다. 조기위암은 재발률은 낮지만 재발 시점은 진행성 위암보다 늦어지는 경향이 있습니다. 다시 인용합니다.
조기위암의 재발은 그 발현 시점이 다소 늦은 경향을 보인다고 보고된 바 있다. Lee 등의 보고에서도 3년 이후 재발한 환자는 28.6% (6/21)에 이른다. Sano 등의 보고에서도 National Cancer Center의 환자들은 무려 55% (11/20)의환자들이 3년 이후에 재발하였으며, 20개의 보고를 정리한 결과에서도 평균 재발시간은 40개월(최소값 4개월, 최대값 183개월), 5년 이후에 재발한 경우는 23% (28/123명)에 이르는 것을 나타나 조기위암이라는 이유로 추적관리 기간을 짧게 정하는 것은 근거가 충분치 않은 것으로 보인다.
진행성위암의 경우는 어떠할까요? 저는 조기위암과 진행성위암의 수술 후 추적관찰이 달라야 할 뚜렷한 이유를 알지 못합니다. 다만 진행성 위암의 재발률이 훨씬 높기 때문에 추적관찰을 좀 더 자주하는 경향일 뿐입니다. 환자 입장에서는 검사를 소홀히 해서 위암 재발이 늦게 발견되어 치료기회를 놓쳤다고 생각하기 쉽지만, 의학적 근거는 그렇지 않습니다. 복막 전이, 간 전이, 뼈 전이 등을 조금 일찍 발견하더라도 예후에는 큰 차이가 없을 것입니다. 다만 수술이나 항암치료가 급격히 발전되고 있으므로 앞으로는 달라질지 모릅니다. 대장암의 경우에는 절제할 수 있는 모든 전이병소는 수술로 절제하는 경향입니다. 위암에도 비슷한 전략이 적용될 날이 올 수도 있으니까요...
Recurrence at colon 10 years after total gastrectomy for advanced gastric cancer. 위암 수술 10년 후 재발한 예는 많지 않습니다. Colon에 다발성 nodular lesion 들이 보였고 조직검사에서 모두 adenocarcinoma로 나왔습니다. 위암 재발이었습니다. 놀랍지 않습니까?
Facebook에서 한 후배 의사가 올린 글을 갈무리했습니다. 환자의 약한 마음을 이용하여 거짓 정보를 흘리고 이상한 것을 파는 사람 많습니다. 예전에도 그랬고 요즘도 그렇습니다. 안타깝습니다. 환자는 YouTube가 아니라 의사와 상담해야 하는데요... 요즘 빙초산이나 과산화수소가 hot 하다니 알고 계시기 바랍니다. [2020-5-25. 이준행]
[2015-9-6. 애독자 질문]
안녕하세요. EndoTODAY 독자 입니다. 교수님의 교육자료를 통하여 많은 지식을 습득하고 있습니다. 늘 감사드립니다. 다름이 아니오라 몇가지 궁금증이 있어 문의드립니다.
1) subtotal gastrectomy B-I, B-II, Roux-en-Y anastomosis 수술 선택의 기준이 따로 있는지? 최근에 선호되는 경향이 있는지? 왜 그러한지 궁금합니다.
2) total gastrectomy 시행 시 Roux-en-Y anastomosis 로 진행하는 경우도 있던데 기존 total gastrectomy 수술과의 차이를 둠으로써 얻는 이득에 대하여 문의드립니다.
[2015-9-8. 외과 선생님 답변]
1번 질문에 대한 답변:
대부분 위암의 위치에 따라 절제 범위를 결정하게 되는데 절제 정도에 따라 문합방법이 달라집니다. 우리나라에서 가장 선호되는 방법은 Billroth-I 인데 이는 음식이 내려갈 때 위 → 십이지장을 거치므로 bypass 하는 소장이 없어 가장 physiologic 하다고 생각되기 때문입니다. 음식이 원래 수술 전 내려가던 경로 그대로 내려가는 것이지요. 그래서 subtotal gastrectomy 후 가능하면 B-I 문합법을 시행하려고 합니다.
하지만 위 절제 범위가 큰 경우 남은 위의 크기가 작어서 위와 십이지장을 연결하지 못하면 (위암의 위치가 위 중부 이상에 있거나 하부에 있더라도 크기가 큰 경우) B-II 나 Roux-en-Y 문합을 합니다. 또한 위암이 pyloric ring 근처에 있어 distal resection margin 이 너무 가까운 경우도 해당됩니다. B-II 는 Roux-en-Y 문합법에 비해 수술 방법이 좀 더 심플해서 우리나라의 경우 전통적으로 B-II 를 많이 해 왔습니다만 bile reflux gastritis, remnant gastric cancer 에 대한 걱정 등으로 최근에는 Roux-en-Y gastrojejunostomy가 늘고 있습니다.
위 그림처럼 BII 의 경우 문합 부위가 한 군데(gastrojejunostomy)라 수술하기 쉽고 편한 장점이 있지만 bile이 remnant stomach을 거쳐 내려가므로 reflux gastritis가 나타납니다. Roux-en-Y는 문합부위가 두 군데 (gastrojejunostomy, jejunojejunostomy)이므로 수술 시간이 좀 더 걸리고 B-II 보다는 복잡하지만 bile이 위를 거치지 않고 십이지장에서 공장으로 바로 내려가기 때문에 수술 후 remnant stomach reflux gastritis가 B-II보다 덜하고 따라서 remnant stomach cancer 발생 risk 도 좀 더 낮을 것으로 예상하고 있습니다.
외과 의사의 입장에서 저도 처음에는 B-II를 많이 시행하였으나 수술 후 F/U 내시경 사진을 보면 B-II를 시행받은 환자와 Roux-en-Y 받은 환자의 내시경 사진이 너무 달라서 몇년 전부터는 Roux-en-Y 로 바꾸어서 수술을 하고 있습니다. 하지만 아직 우리나라에서는 Roux-en-Y 보다는 B-II 가 더 많이 시행되고 있습니다
2번 질문에 대한 답변:
Total gastrectomy에서 사용하는 문합법은 거의 100 % Roux-en-Y esophagojejunostmy 입니다. 보통 total gastrectomy라면 Roux-en-Y esophagojejunostmy 문합법이 자동적으로 포함되어 있다고 생각하면 됩니다. "Total gastrectomy = Total gastrectomy with Roux-en-Y anastomosis (esophagojejunostomy)"
[2014-6-11. 애독자 질문]
'빠른 내시경보다 바른 내시경'이라는 선생님의 가르침을 항상 유념하면서 진료 및 내시경 검사를 하려고 합니다. 거듭 감사드립니다. 10여년 전 위암으로 위전절제술 받으신 분으로 전형적인 역류성 식도염 증상으로 내원하셨습니다. 위전절제술 후 역류성 식도염이 올 수 있는지요? 그리고 PPI 치료가 합당한지 궁금합니다. 내시경 사진을 첨부합니다.
[2014-6-11. 이준행 답변]
위전절제술 후 역류성 식도염은 담즙, 췌장액 등 소장액의 역류에 의한 것입니다. 산이 분비될 위가 없으니 alkaline reflux esophagitis일 수 밖에 없습니다. 치료는 마땅한 것이 없습니다. Sucralfate, Foypan, prokinetics 등을 쓰기도 하지만 효과는 그저 그렇습니다. PPI도 마찬가지입니다. 다만 PPI의 위산분비억제 이외의 효과로 인하여 어느 정도 도움이 된다는 연구는 있습니다 (Imamoto. Hepatogastroenterology 2011). 사실 운명같은 것이라고 설명하기도 합니다. 워낙 약제에 대한 반응이 형편 없어서....
Reconstruction 방법에 따라 역류성 식도염 빈도가 달라집니다. Simple loop esophagojejunostomy에 비하여 Roux en Y esophagojejunostomy에서 역류성 식도염의 빈도가 낮습니다. Pouch를 사용하면 더 좋아지는지는 아직 불명확해 보입니다 (관련 meta-analysis, AJG 2009). 따라서 과거 loop esophagojejunostomy를 시행한 환자에서 alkaline reflux esophagitis가 현저하면 Roux en Y 방법으로 다시 수술하는 것을 고려할 수 있습니다.
[2016-4-11. 애독자 질문]
Anastomosis를 후벽에 만드는 것이 bile reflux를 줄인다던가 하는 이점이 있는지요? 통상적으로 보아오던 B-I은 resection부위에 anastomosis 가 있는 모습인데 reflux에 의한 anastomsitis 혹은 remnant gastritis가 많이 관찰되었습니다.
[2016-5-24. 외과 선생님 (삼성서울병원 안지영 교수님) 답변]
위 후벽에 문합을 하는 이유는 원형자동문합기로 문합을 하려면 위 후벽이 용이하기 때문입니다. 역류를 줄인다거나 하는 이점은 없고, 문합의 기술적 부분에 해당하는 문제인 것 같습니다.
[2017-5-23. 애독자 질문과 답변] Braun anastomosis
[2018-7-16. 애독자 질문]
같은 지역 도시 대햑병원에서 위암 수술하고 (3분의 2절제받았다고 합니다) 대학병원 내시경 f/u 하던 환자인데, 이제 수술한지 5년이 지났다고, 대학병원에서 이제 5년 졸업이라고, 동네 가까운 곳에 가서 내시경 받으라고 들었다고 합니다.
교수님 엔도투데이를 보면 잔위암은 교수님조차도 힘들어 하시는 암인데, 왜 동네병원에서 추적관찰하라고 하는지요? 이에 대한 교수님 의견을 문의드립니다. 감사합니다.
[2018-7-17. 이준행 답변]
위암 수술 후 내시경 추적검사는 쉽지 않습니다. 잔위를 관찰하는 것은 간단한 일이 아니기 때문입니다. 부어 있는 경우도 많고, 염증이 심하기도 하고, bile 역류도 많고, 관찰도 쉽지 않습니다. 그러나 그렇다는 이유로 수술한 환자를 모두 3차 의료기관에서 추적 내시경을 한다면 대형 병원은 모두 마비됩니다. 급하게 치료할 환자의 진료를 할 수 없는 사정이 되고 맙니다. 그래서 진료 의뢰 체계가 있는 것입니다. 급한 치료가 아닌 추적관찰은 1-2차 의료기관을 이용하도록 권하는 것 말입니다.
사실 3차 의료기관이라고 하더라도 모두가 내시경 super 전문가는 아닙니다. 많은 경우 내시경 경험이 짧은 전공의, 임상강사가 검사를 합니다. 경험 많은 개업가 선생님보다 잘 하고 있다고 장담할 수 없습니다. 저는 늘 공부하고 조심스럽게 검사하는 훌륭한 개업가 선생님들을 많이 알고 있습니다. 그런 분들의 검사 quality를 믿고 있습니다.
그나마 내시경 경험이 많은 교수들은 진단 내시경에 집중할 수 없는 형편입니다. 위암 ESD도 엄청 밀려있는 마당에 진단 내시경에 많은 시간을 쓸 수 없는 상황입니다. 저는 진단내시경을 1주일에 5건도 하지 않습니다. 못하는 것이지요. 할 시간이 없는 것입니다.
우리 나라처럼 위암이 많이 발생하고 수술이나 ESD가 널리 시행되는 나라에서는 1-2차 의료기관의 내시경 시술자도 위암의 postoperative finding에 대해서는 알고 계시야 합니다. 1-2차 의료기관도 위암의 진단과 치료에 중추적인 역할을 하고 있으며, 또 해야만 한다고 생각합니다.
저는 조기위암 내시경 치료 후 1년이 되면 인근 병원에서 추적관찰 하시도록 권하고 있습니다. "가급적이면 1년 정도는 본 병원에서 검사받으시기 바랍니다. 그 이후는 원하시면 가까운 의료기관으로 되의뢰 소견서를 작성하여 옮겨드리고 있습니다."라고 설명합니다. 절반 이상은 인근 병원으로 옮기십니다.
[2022-9-28. 애독자 질문]
교수님. 안녕하세요. 최근에 상급병원으로 의뢰했던 위암 환자의 회신서에 복강경하 위 근위부 절제술을 시행했다고 알려 왔습니다. 전 절제술을 할 것으로 생각했던 분이었는데요.
근위부 절제술을 시행받은 분을 내시경 관찰해 본 적이 없고 아는 바가 별로 없어서 엔도투데이의 '위암 수술 후 내시경 소견' 항목에 외과 교수님이 강의해주신 영상을 보니 환자 QOL과는 별로 연관이 없고, vit. B12 결핍을 방지하는 목적으로 시행하고 수술 후 내시경 관찰 시, 원위부 잔위와 십이지장을 보기가 기술적으로 난이도 있다고 하시더라구요.
일견 저의 짧은 생각으로는 잔위 유잔암이나 재발암 등의 추후 surveillance에 지장이 있지는 않을까 싶은데요. 전 절제가 아니고 근위부 절제술이 시행될 수 있는 경우나 환자가 얻을 수 있는 이득이 있을까요? 항상 감사드립니다.
[2022-10-3. 이준행 답변]
Proximal gastrectomy with esophagogastrostomy는 과거 많이 하던 수술이지만 reflux와 stricture로 인하여 환자의 삶이 질이 매우 낮아 문제였습니다. 2010년대 중반부터는 proximal gastrectomy with double tract reconstruction을 하였습니다. 식도와 위 사이에 소장을 10-15cm 정도 interposition하여 산역류나 stricture를 막는 방법입니다. 그러나 수술이 복잡하고 수술 후 남아있는 distal stomach을 관찰하기 어렵다는 제한점이 있었습니다. Second cancer도 걱정이었습니다.
그래서 최근에는 proximal gastrectom with esophagogastrostomy가 조금씩 되살아나는 분위기입니다. 제가 외과 의사가 아니라서 정확히 이해하기는 어렵지만 과거와는 다른 방식으로 reconstruction을 하기 때문에 reflux와 stricture가 훨씬 적다고 합니다. 영양학적으로 우수한 것은 마찬가지입니다. 식도와 위가 바로 연결되므로 surveillance endoscopy에서 문제가 없습니다.
요컨데 문의하신 환자는 '복강경하 위 근위부 절제술' 후 어떤 방식으로 recontruction을 했는지에 따라서 - double tract reconstruction with jejunal interposition 또는 esophagogastrostomy - 추적관찰 내시경 시 주의할 점이 달라질 것 같습니다.
[2023-6-1. 애독자 질문]
위암의 수술적 치료에서 distal 2/3은 subtotal gastrectomy를, proximal 1/3은 total gastrectomy 를 하는데, 그 2/3 기준은 어디로 잡나요? high body, mid body, low body 를 구분하는 기준에 대해서도 명확한 기준이 있는지.. 적당히 감으로 3등분하는지 궁금합니다.
[2023-6-1. 이준행 답변]
Angle부터 cardia까지의 소만쪽 길이는 12cm 정도입니다. 이를 적당히 3등분하여 상부, 중부, 하부로 나눕니다. 명확한 landmark가 있는 것은 아닙니다. 위체하부까지는 subtotal을 하는데 위체중부는 다소 애매합니다. AGC에서는 total gastrectomy를, EGC에서는 subtotal gastrectomy를 하는 경우가 많습니다. 의사의 성향과 환자의 희망 등이 적절히 반영됩니다.
[2025-5-15. 애독자 질문]
문합부로 들어가니 아래쪽에 또 문합부가 보이는데요, 아래쪽 문합부에는 lumen이 3개가 보여서, 이것은 어떤 방식으로 수술을 한건지 궁금해서 질문드려봅니다...^^
[2025-5-15. 이준행 답변]
브라운 anastomosis입니다.
2) 위암 수술 및 수술 후 통증 관리
서울대병원 외과 공성호 교수님
3) 위암 치료의 다양한 수술법 - 해부학적 변화를 중심으로 이한홍 교수님 (2018년) - 종종 동영상이 중단됩니다. 우측 상단의 다음 페이지 버튼을 눌러가면서 시청하시기 바랍니다.
© 일원내시경교실 바른내시경연구소 이준행. EndoTODAY Endoscopy Learning Center. Lee Jun Haeng.